临床聚焦:跟骨骨折的 ”高发性” 与 “高风险性”
作为足部最大的承重骨,跟骨骨折占全身骨折的 4.01%,足部骨折的 29.77%,其中 79.1% 为关节内骨折,是临床最常见的足部创伤之一。此类骨折多发生于高处坠落足跟着地场景,患者常表现为足跟剧烈疼痛、肿胀瘀斑、畸形及行走功能丧失,若治疗不及时或复位不佳,易引发跟骰关节炎、神经卡压、骨刺形成等并发症,严重影响足部功能与生活质量。
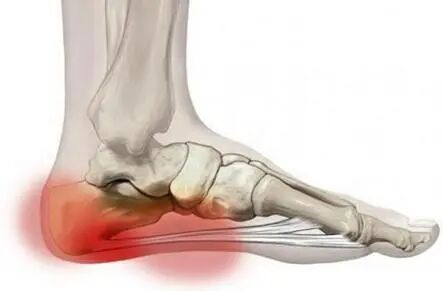
损伤机制:暴力传导下的骨结构破坏
跟骨骨折损伤机制的核心是轴向负荷与剪切力的共同作用:
垂直压缩暴力:高处坠落时足踝垂直着地,轴向压力使跟骨体压缩,形成 “Y” 形骨折,可能伴随后关节面塌陷,破坏跟骨结节关节角(Bohler 角)与跟骨交叉角(Gissane 角)。
剪切暴力:足内翻或外翻位着地时,距骨对跟骨产生偏心性剪切力,劈开距下关节面或跟骰关节面,形成两部分或多部分骨折块。
牵拉力损伤:小腿三头肌猛烈收缩牵拉跟腱附着部,或分歧韧带强力牵拉,可导致跟骨结节撕脱骨折或前突骨折。
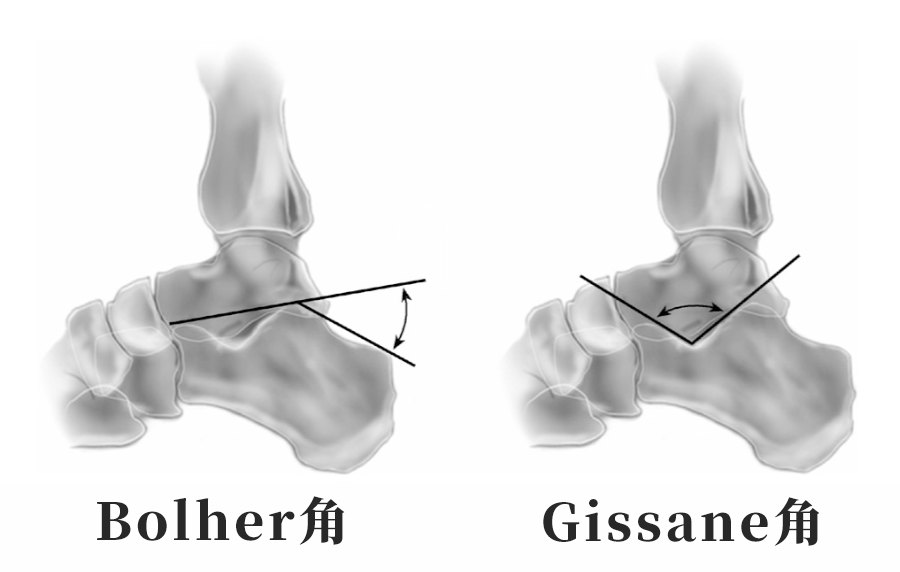
Bolher角:跟骨后关节面最高点分别向跟骨结节和前结节最高点连线所形成的夹角,正常为25°~40°。
Gissane角:跟骨外侧沟底向前结节最高点连线与后关节面线之夹角,正常为120°~145°。
跟骨骨折AO/OTA 分型:
AO/OTA 分型(AO82 系列,参考 AOTrauma 2018 版标准)是目前临床应用最广泛的跟骨骨折分型标准,基于骨折部位与粉碎程度分类,为治疗方案选择提供关键依据。
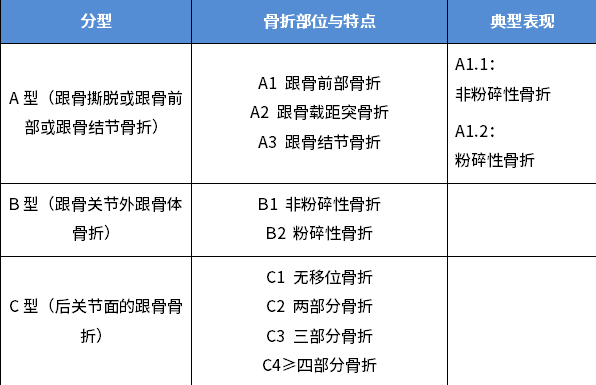
分型核心意义:
A 型骨折多可保守治疗(石膏固定 4-6 周)
B 型骨折需评估跟骨形态改变(长度、宽度、高度)
C 型关节内骨折是手术治疗的主要适应证,尤其需关注后关节面移位情况
治疗进展:跗骨窦入路的“微创革命”
1. 传统治疗的局限性
传统外侧“L” 形扩大切口虽能充分显露骨折端,但存在软组织剥离广泛、切口感染率高(可达 3%)、术后恢复慢等弊端,影响患者预后。
2. 跗骨窦入路的核心优势
经跗骨窦小切口(长4-150px)入路是近年来微创骨科的重要突破,其优势显著:
创伤更小:无需广泛剥离软组织,保护腓肠神经分支与足跟血运(避免损伤外侧跟骨动脉),切口并发症发生率显著降低(微创组感染率为0);
复位精准:直视距下关节面,以稳定的载距突为“复位基准”,可精准恢复跟骨长度、宽度、高度及 Bohler 角、Gissane 角;
康复更快:手术时间缩短、术中出血量减少、住院时间缩短,短期疗效显著优于传统开放手术;
适应证广:适用于AO 82C1(SandersⅡ 型)、部分 82C2(SandersⅢ 型)骨折,甚至可用于 82C3(SandersⅣ 型)骨折一期距下关节融合术。
3. 手术核心技术要点
复位逻辑:以载距突为基准,撬拨复位塌陷的后关节面块,挤压纠正跟骨外侧壁膨出,恢复足弓形态;
固定方式:采用微创钢板联合经皮空心螺钉固定,形成“网状稳定结构”,载距突有效固定率达 85.4%,优于传统开放手术(47.4%);
术后康复:0-2 周支具固定 + 足趾活动;2-6 周非负重关节训练;6 周后渐进性负重;10-12 周完全负重,配合肌力与平衡训练。
五、精准分型+ 微创技术 = 优质预后
跟骨骨折的治疗核心是“解剖复位、稳定固定、功能康复”。AO/OTA 分型为治疗决策提供科学依据(如 C 型骨折优先选择手术),而跗骨窦入路凭借创伤小、复位准、并发症少的优势,已成为关节内跟骨骨折的优选治疗方案。
跟骨跗骨窦入路微创板:
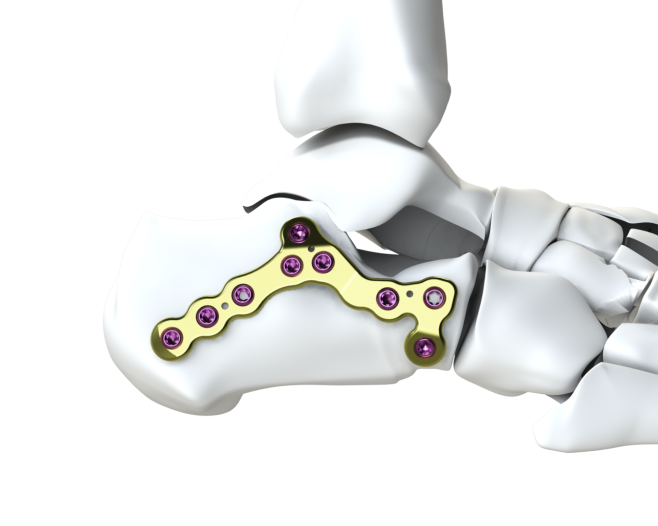
规格:(2+4)孔×62 分左右
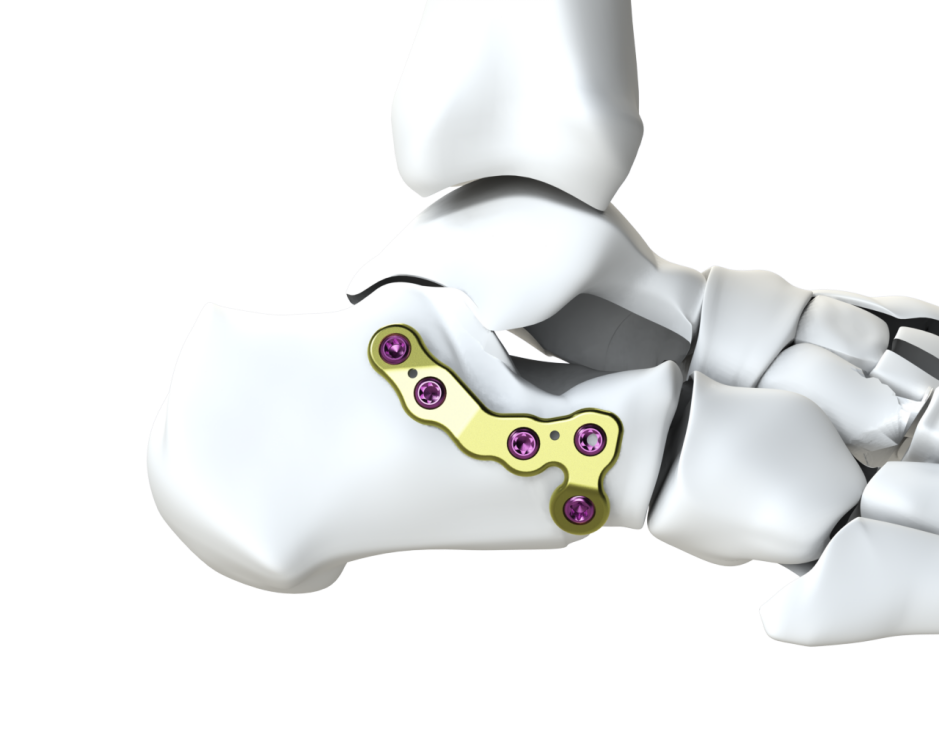
规格:(2+2)孔×44 分左右


