骨质疏松性脊柱骨折是骨质疏松症最常见的并发症之一,据流行病学数据显示,全球50岁以上人群中,约20%的女性和10%的男性曾经历至少1次脊柱骨折,且发病率随年龄增长显著上升,在80岁以上人群中,脊柱骨折的患病率可高达40%。
骨质疏松性脊柱骨折的临床与病理特点
骨质疏松性脊柱骨折不仅导致患者剧烈疼痛和活动受限,还可能引发脊柱后凸畸形、身高缩短及慢性功能障碍,严重影响生活质量。研究表明,脊柱骨折患者的致残率较高,30%~40%的患者因疼痛和功能障碍需要长期护理,且骨折后5年内的死亡率显著增加,尤其是伴有严重并发症的老年患者。而从病理生理学角度来看,骨质疏松性脊柱骨折的核心机制是骨量减少和骨微结构的破坏。
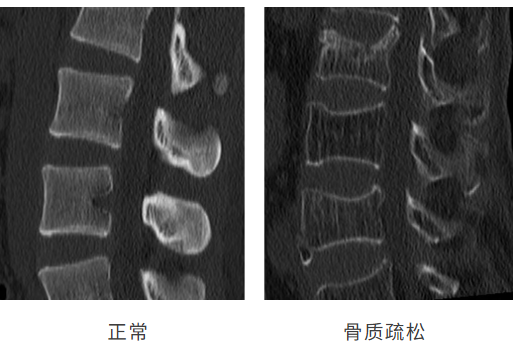
骨质疏松症导致骨密度(bone mineral density,BMD)显著降低,骨小梁变薄、断裂,骨皮质变薄,从而使骨的强度大幅下降。脊柱作为人体承重的主要部位,在骨质疏松状态下极易发生骨折,尤其是在胸腰段(T12-L1)这一应力集中区域。
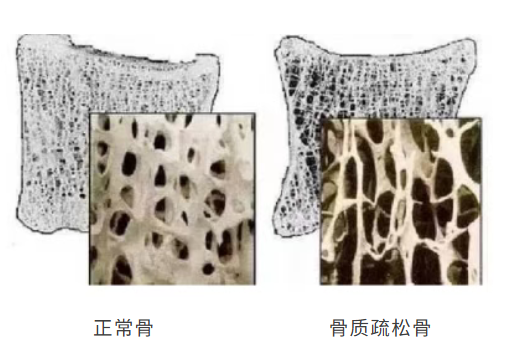
骨微结构的破坏不仅降低了椎体的抗压能力,还影响了脊柱的整体稳定性,导致骨折后椎体高度丢失、脊柱后凸畸形,甚至继发神经压迫症状。此外,骨质疏松性骨折的愈合能力较差,常伴随骨重塑失衡,进一步增加了再骨折的风险。
骨质疏松性脊柱骨折的治疗
保守治疗
保守治疗是骨质疏松性脊柱骨折的常规选择,包括卧床休息、镇痛药物、支具固定及抗骨质疏松药物治疗。然而,保守治疗存在明显的局限性,长期卧床可能导致肌肉萎缩、深静脉血栓、肺部感染等并发症,进一步加重患者的功能障碍。此外,保守治疗难以有效纠正脊柱后凸畸形,可能导致畸形进展,增加邻近椎体骨折的风险。对于伴有神经压迫症状或严重疼痛的患者,保守治疗的效果往往不佳,严重影响生活质量。
手术治疗
手术治疗在骨质疏松性脊柱骨折的治疗中具有重要地位,其核心目标是快速缓解疼痛、恢复脊柱稳定性并预防再骨折。通过微创技术或开放性手术,可以有效恢复椎体高度、矫正后凸畸形,并通过骨水泥强化或内固定技术增强脊柱稳定性。手术治疗不仅能显著改善患者的生活质量,还能降低长期并发症的发生率。
经皮椎体成形术(percutaneous vertebroplasty, PVP)与椎体后凸成形术(percutaneous kyphoplasty, PKP)是骨质疏松性脊柱骨折微创治疗的典型技术。

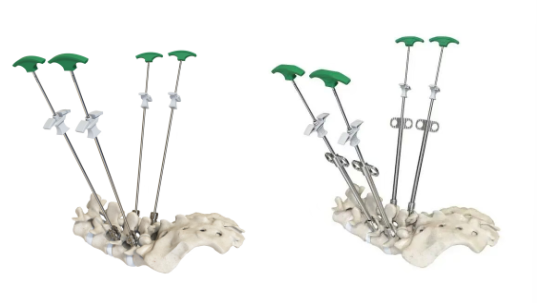
椎弓根螺钉骨水泥强化技术(cement augmentedpedicle screw, CPS)在螺钉置入时注入骨水泥可以显著提高螺钉的把持力,降低了内固定失败的风险,为骨质疏松患者提供了更可靠的手术方案。
骨水泥钉道强化解决方案
多样化骨水泥输送器,满足个性化需求
封堵有力,有效防渗

骨水泥螺钉家族

展示效果